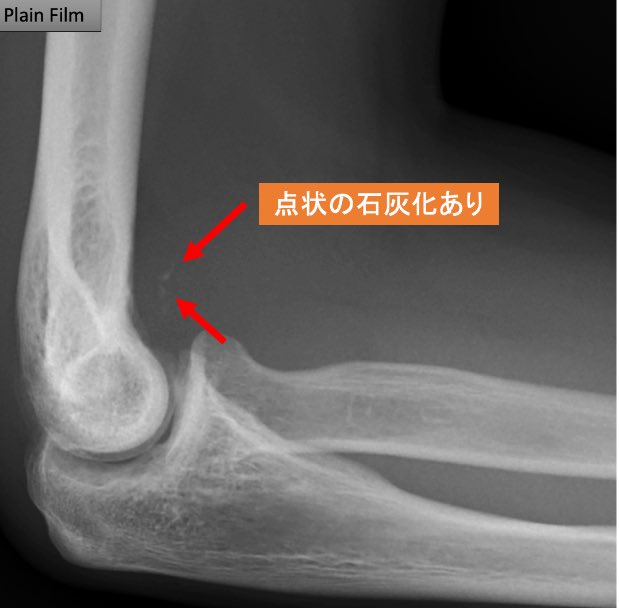
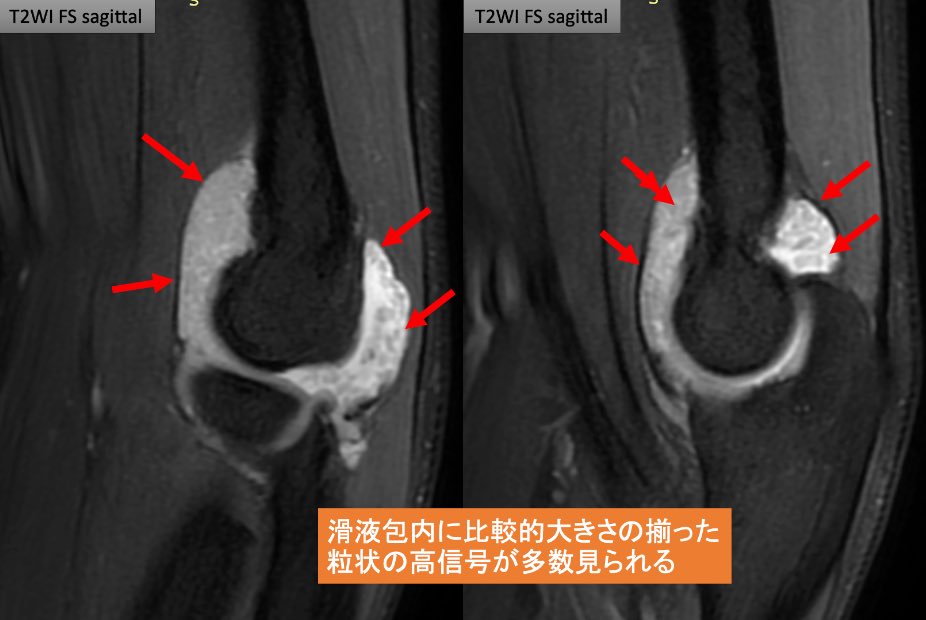
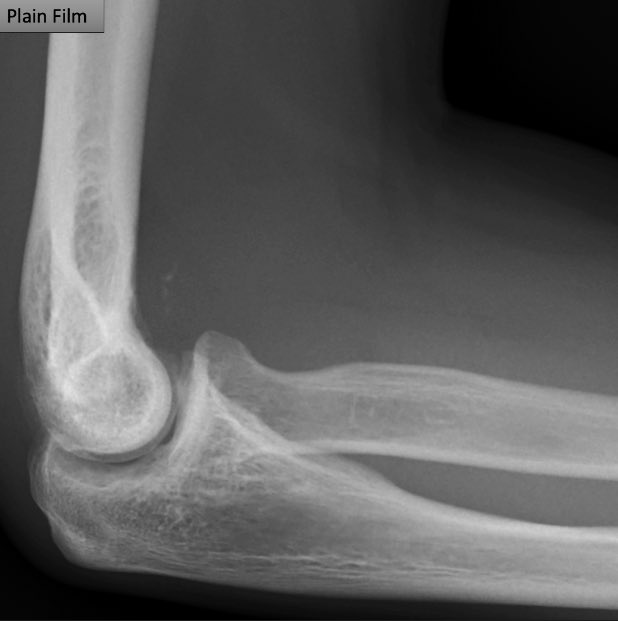
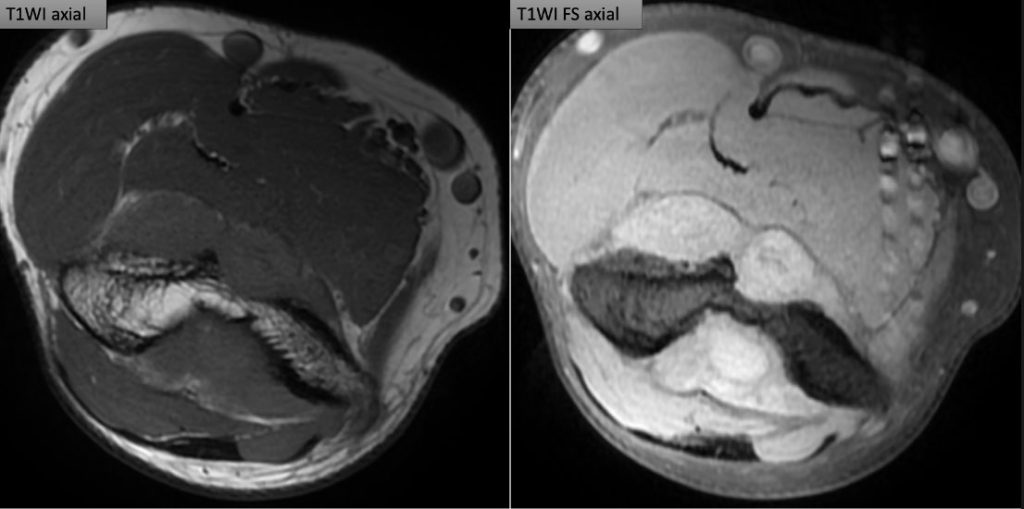
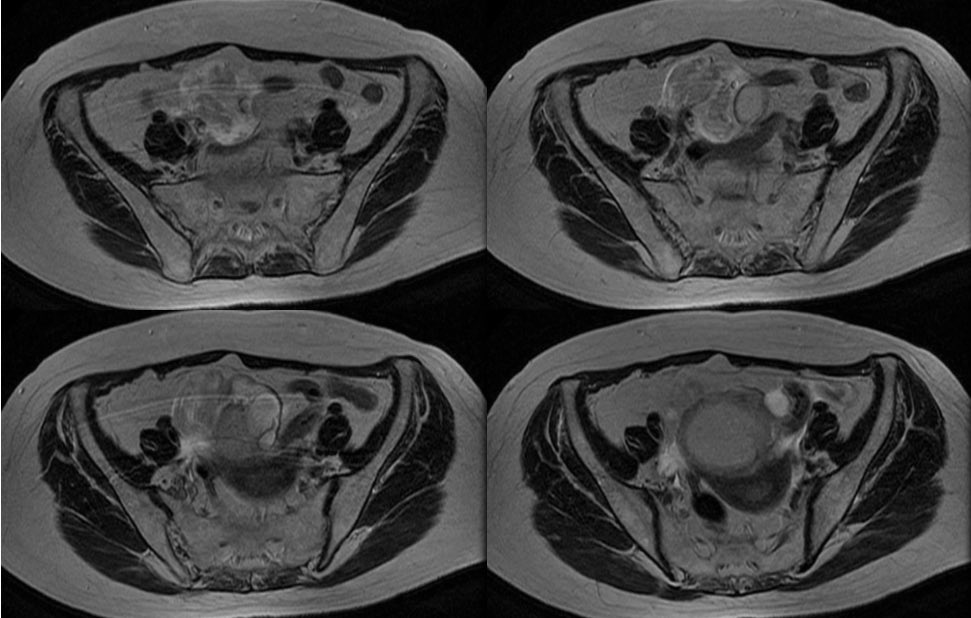
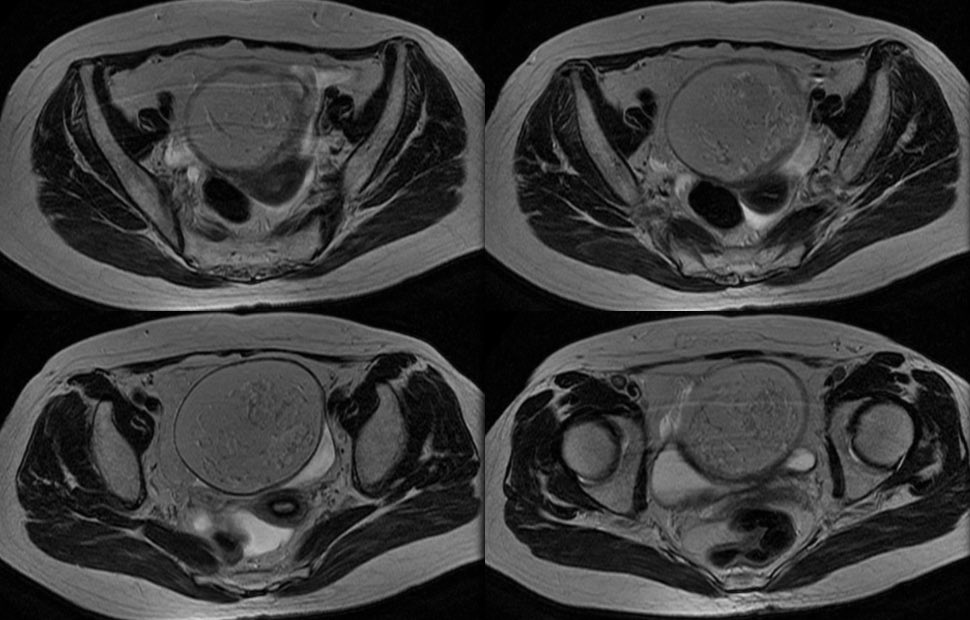
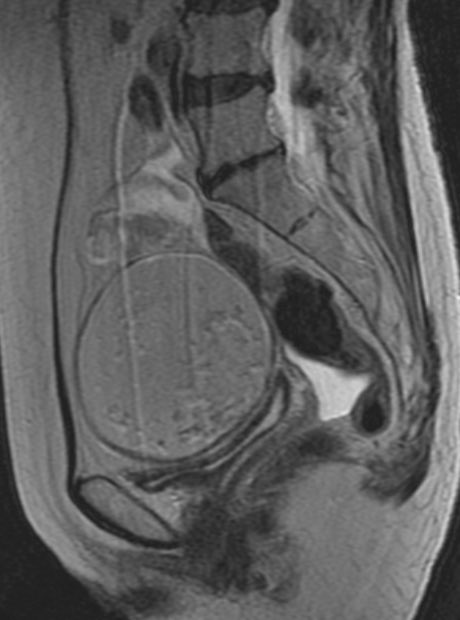
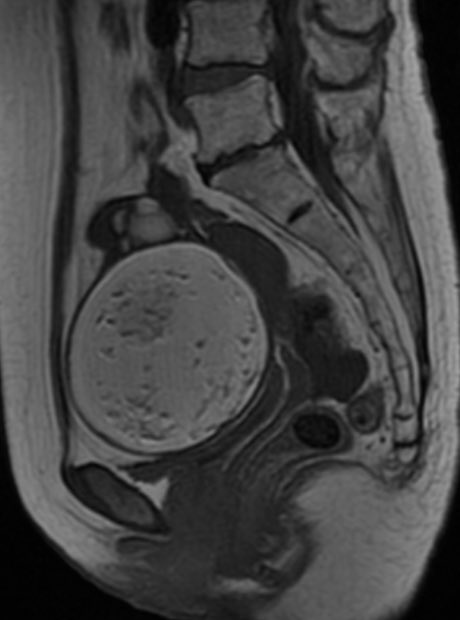
駅前のドトールより
イチロウです。
(アイキャッチ画像はカルカソンヌ フランス)
さて、今年は正月明けにすぐにお腹の調子が悪くなり
昨年劇的に効いていたイリボーを服用したのですが、
全く効果なく、1ヶ月も苦しみました。
何せ、食べるとお腹が痛くなるので、まともな食事ができなくなりました。
原因は不明です。
昨年9月に大腸内視鏡、12月に胃内視鏡を施工して
1cmの大腸ポリープを切除しただけで、特に異常はありませんでした。
にもかかわらず、調子が悪くなり、先週やっとこ同じ胃腸内科を受診して新たな薬を投与開始して
なんとか調子が戻ってきました。
さて、大腸と言えば、昔ある大腸の権威の先生が2年に一回大腸内視鏡を受けていれば
大腸癌で死ぬことはないと豪語されていたのですが、
よく考えてみると一般的には大腸癌で予後の良い癌の一つと思います。
なぜなら、読影していて、大腸関係の先生が依頼を出している胸腹部のCT検査は
たいてい再発病変がなく、外来で落ち着いていることが多く
他の合併症も少なく、読影が早いことが多いです。
反対に胆道系の癌患者さんのフォローアップCTは落ち着いていることもありますが
何らかの合併症やら、再発とやらで読影に結構時間がかかることが多いです。
なので、大腸の癌は一般的にタチの良い癌と考えられています。
そのタチの良い癌に掛からなくする予防薬があるというのが抗加齢学会の講演で
話題となっていました。
*******************************************************
メルマガ読者の先生はこちらから
果たして、結構予後の良いと思われる大腸癌、もちろん癌は癌なのでかかりたくはないですが
比較的等の良い癌の予防薬をいったい先生は飲もうとするでしょうか?
その予防薬とは
アスピリン(市販薬ではバファリンA錠、エキセドリンA錠など)です
アスピリンを長く、2年程度服用すると大腸癌発生率が下がるというものですが、、、
もちろん脳梗塞や心疾患などの治療後に服用するのはいいですが
血液サラサラになって、出血のリスクも伴うので
健康な状態の人が飲むのは流石に勇気が入ります。
もっと、タチの悪い癌になりにくくなるというのであれば、飲む可能性もありますが
比較的治癒しやすい癌の予防に果たして健常時に飲むかというと、、、
先生はいかが思われますか?
さて、一昨日の問題の回答ですが、、、

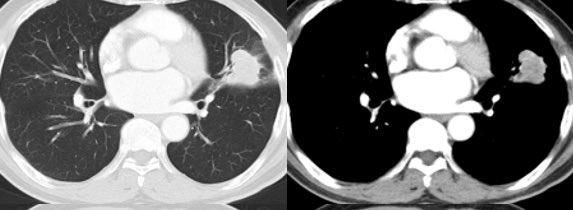

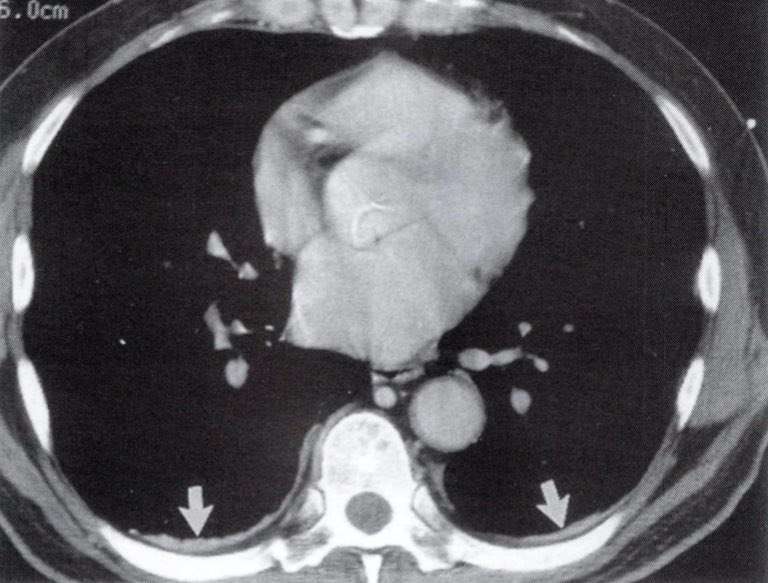
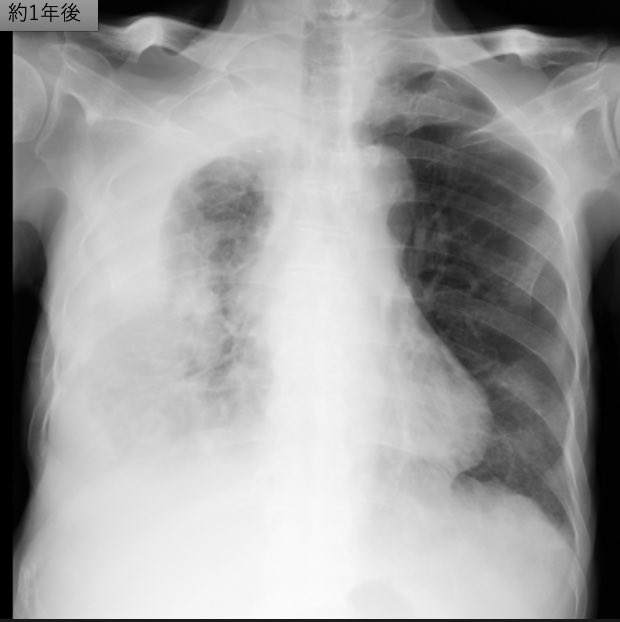
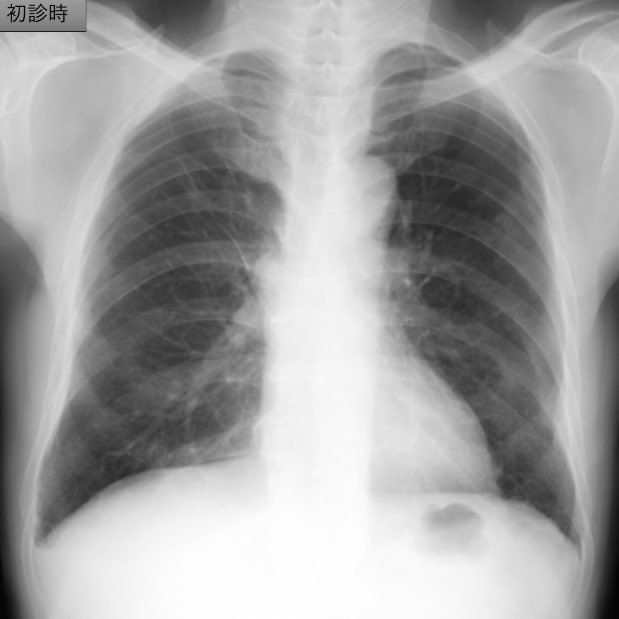
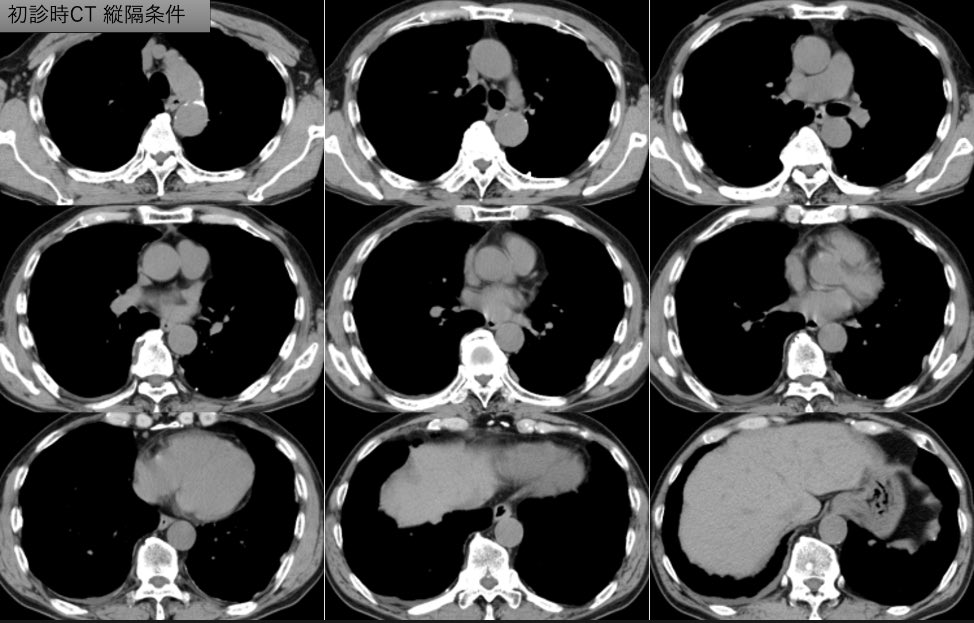
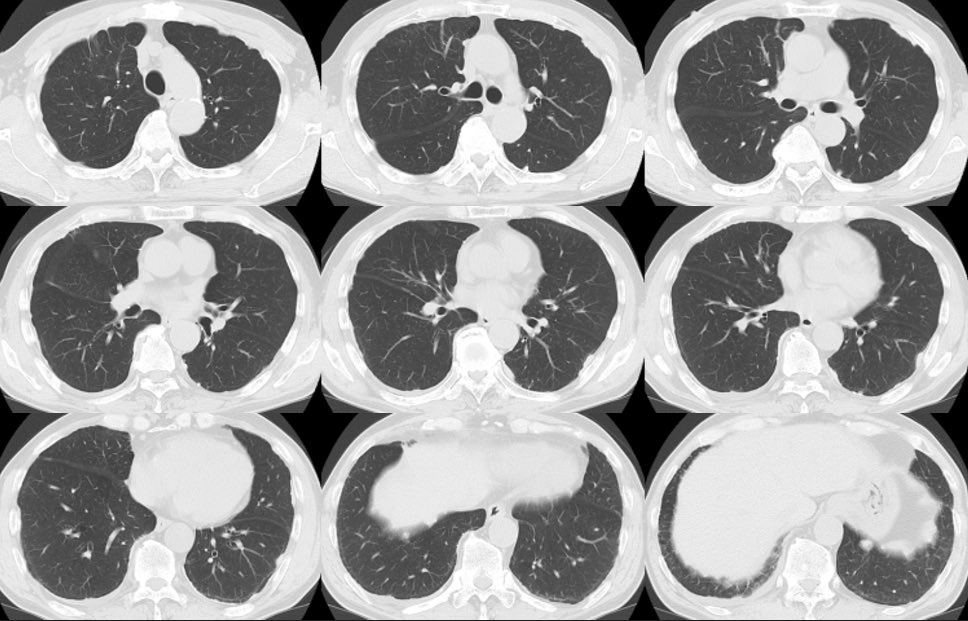
一言で言うと ”完全消滅してしまった肺癌” になります。
初診時当然ながらLKを読影で疑って、炎症の可能性もややあり
1ヶ月だけ様子を見る様に読影しました。しかし、縮小の兆しはなく
TBLB が行われ、高度な低分化癌(non-small)との病理の回答で
免疫染色もして、腺癌との診断が下りました。
しかし、胸部単純写真の経過の様に縮小していき、最終的に消失しました。
日呼外会誌 27 巻 7 号(2013 年 11 月)自然退縮した肺小細胞癌の 1 例 の報告の考察から
癌の自然退縮については Everson と Cole によって 1966 年に定義されたもので、”無治療もしくは悪性疾患に対して有効でないと考える治療によって腫瘍または転移巣が一部ないし完全に消失すること”としているそうです。
自然退縮のメカニズムとして腫瘍自体ならびに宿主について様々な要因が挙げられているようですが,ご想像の通り免疫学的 機序が最も重要な因子とされています。
感染や手術・検査 などの外科的侵襲が免疫機能を賦活化する機序の一つと挙げられています。その機序は不明です。今回の例ではTBLB のみしか行っておらず、これが賦活したのでしょうか?
とは言え、L Kの前には多くの例でTBLB を行いますが、小さくなることはほぼありません。
こじつけの様にも思われます(ここは個人的感想)。
当院カンファランスでは皆が当惑して、宗教にのめり込んでいたので、熱心な信者だったと言う
あり得ない説まで登場してしまった次第です。その後、この様な例には遭遇していません。
ただ、初診時のあとフォローアップして、いったん縮小しても、再増大する癌もあるので
1回縮小の兆しがあっても、もう一度見ることが絶対必要です。
当時カンファランス担当の胸部の権威の先生も当時そうコメントされていました。
古い文献(自然退縮がみられた肺多形癌の 1 例 。日呼吸誌 1(6),2012)では
65歳男性の非小細胞癌(極めて稀な多形癌)の縮小例を報告しており、考察の中で
PubMed を key word(“spontaneous regression” “lung cancer”)で検索すると
23 例の報告がみら、(検索日 2012 年 2 月 8 日).組織型を調べると小細胞癌 5 例,
扁平上皮癌 9 例,腺癌 4 例,大細胞癌 4 例,未分化癌 1 例 であった。と述べています。
この症例も、当院例同様TBLB のみで、それを契機として縮小した可能性を述べています。
他、Choi SM らのSpontaneous regression of squamous cell lung cancer. Am J Respir Crit Care Med. 2013 Aug 15;188(4) では結核(結核が免疫系を刺激)を合併したことが免疫賦活を生じて
癌の自然退縮したと述べています。
以上 完全消滅してしまった70歳代の肺癌例を報告しました。
免疫関与が推察されていますが、確定的な証拠はありません。
ただ、癌らしき所見を示していたものが1回のフォローCTでたとえ小さくなっても
再増大するすることがあるので、小さくなったとしても慎重フォローすることが重要です。
今回は腺癌例でしたが、LK でも小細胞癌、扁平上皮癌、腺癌、大細胞癌など
様々な癌種が報告されています。
良かったら。締め切りは金曜日です。2/8から動画閲覧開始
Easy PI-RADS v.2.1 イーパイ2025年2月 4週間見放題企画 祭日も利用して勉強するぞ企画
——————————————————————————————————-
メールマガジン【イチロウ無料メルマガ・シルバー】
発行責任者: メディカルダイレクト出版株式会社
連絡先: http://medicaldirect.jp
メールアドレス: image■■medicaldp.com(■■を@に置き換えてください)
——————————————————————————————————-
今後の案内が不要な先生はこちらから配信停止できます。
%cancelurl%
——————————————————————————————————-