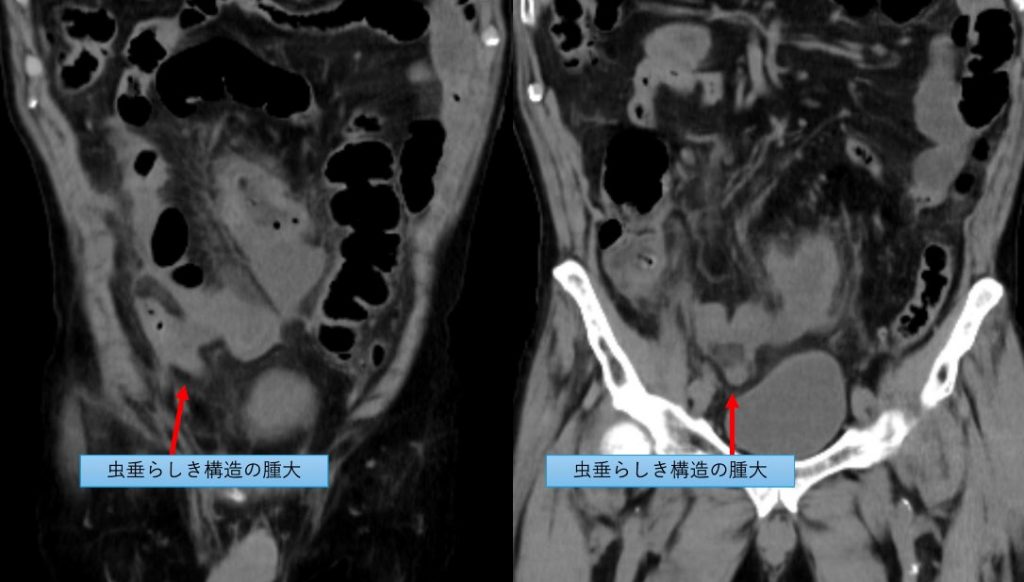
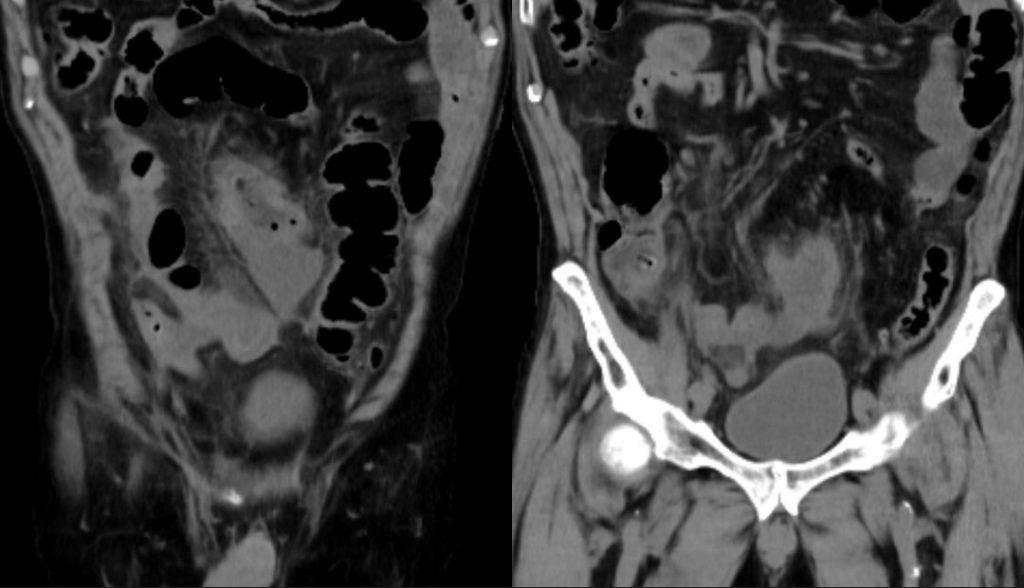
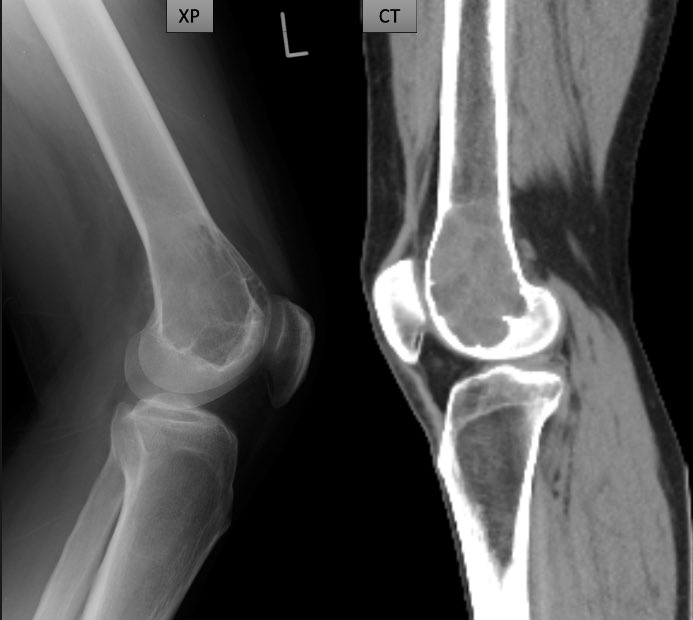
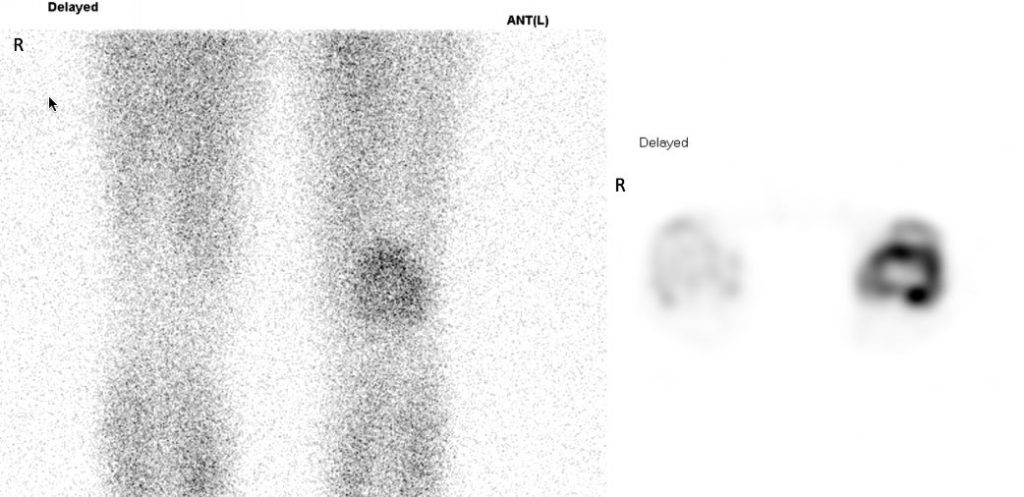
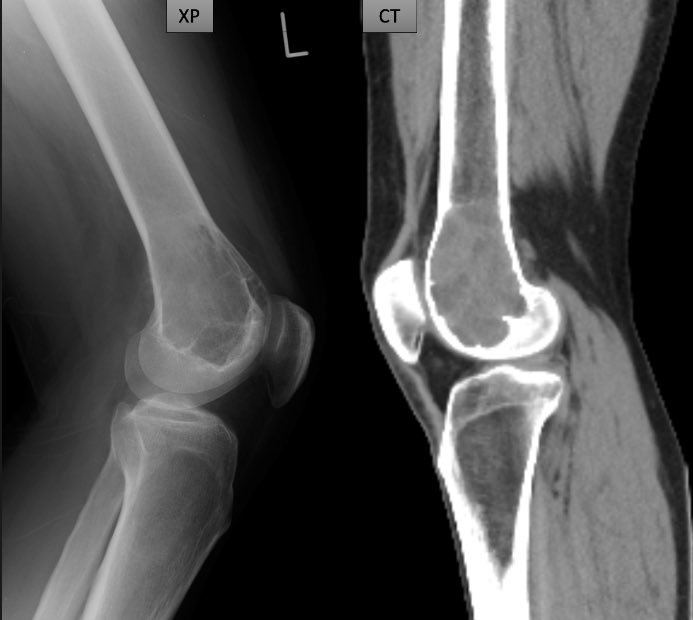
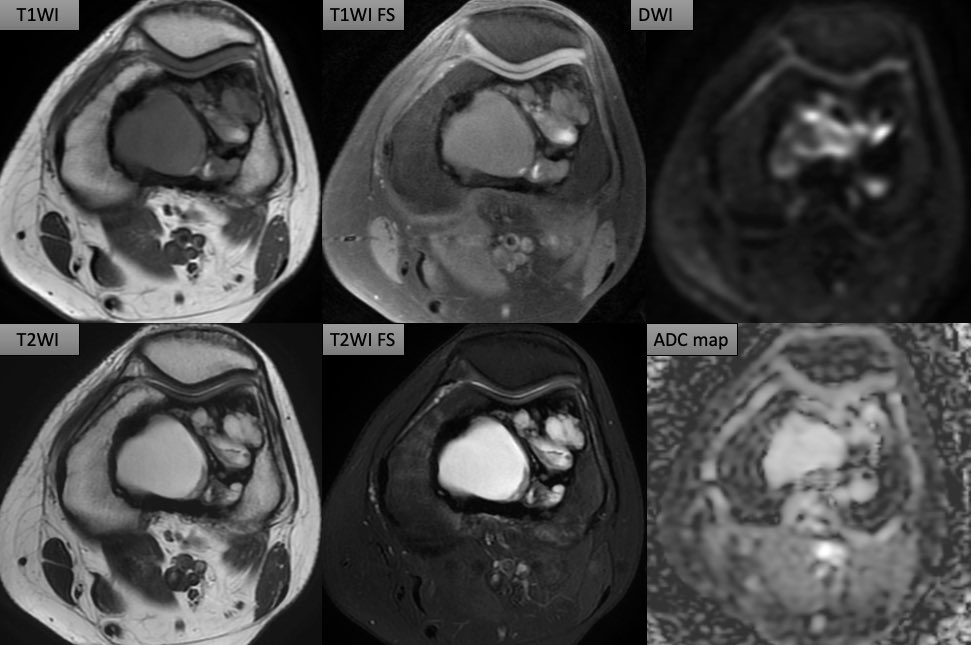
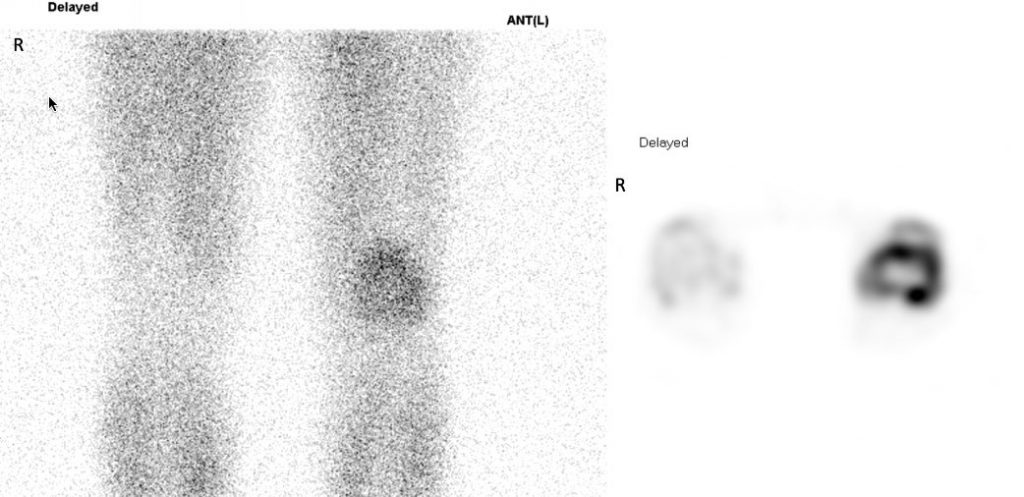
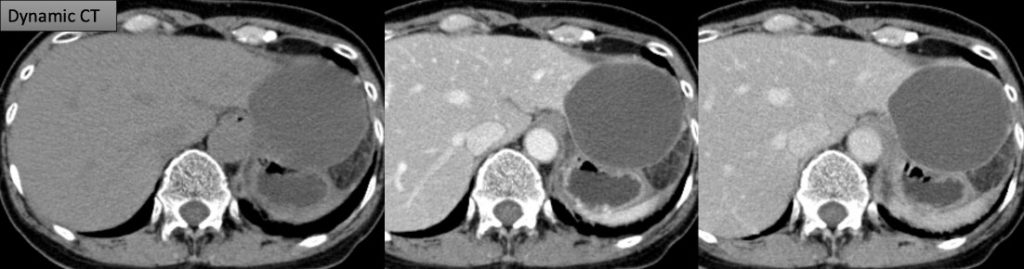
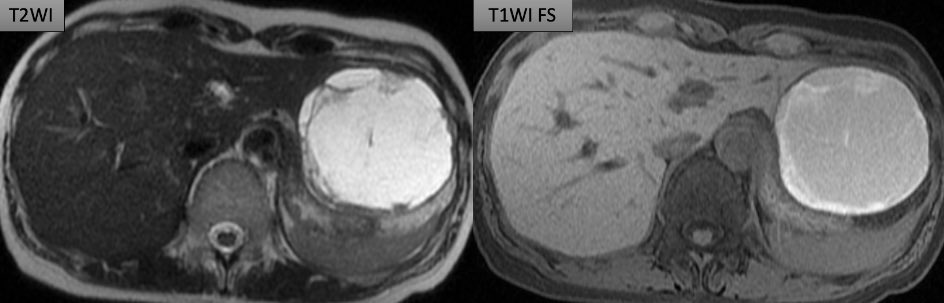
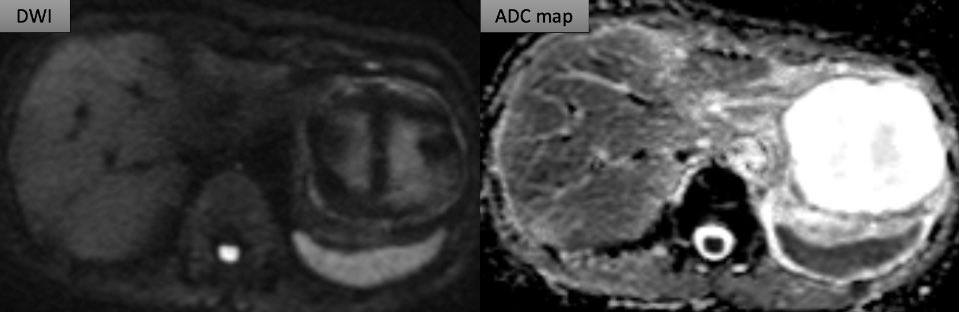
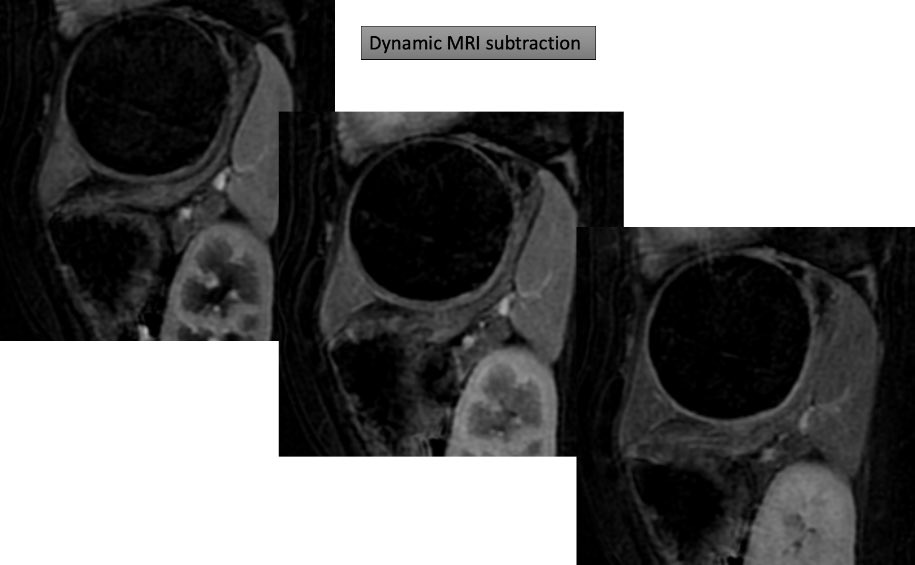
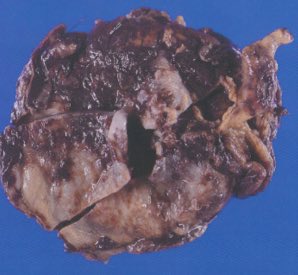
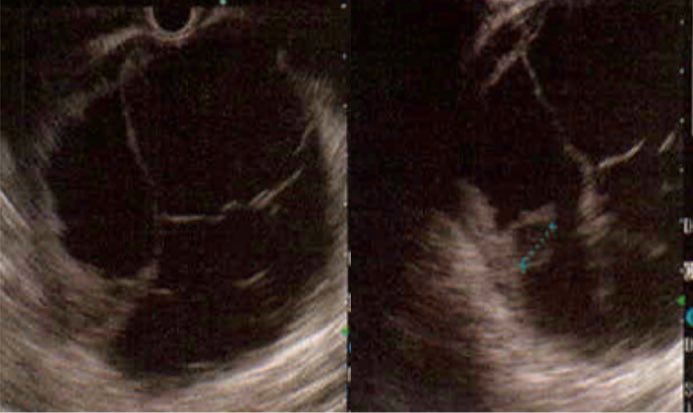
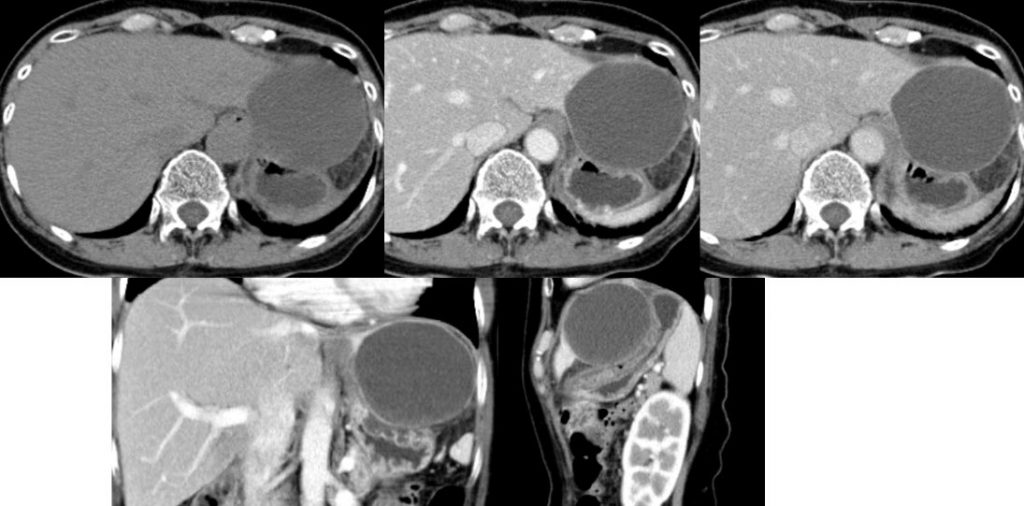
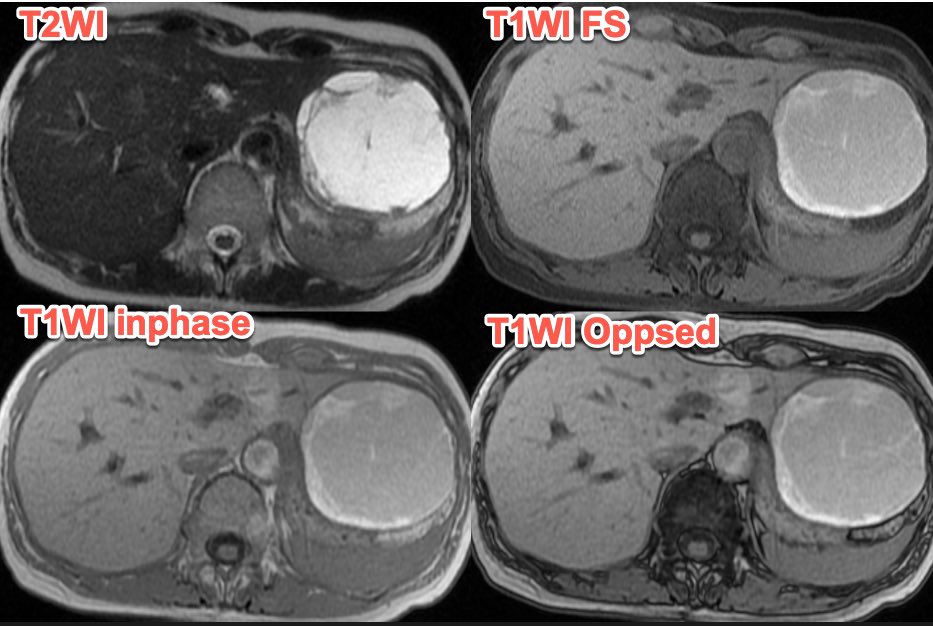
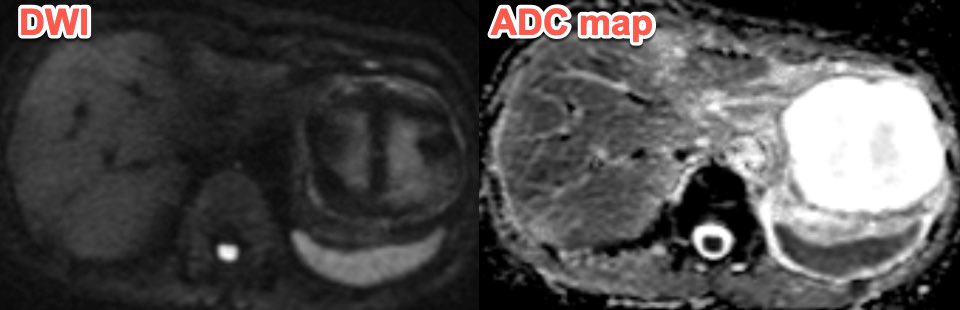
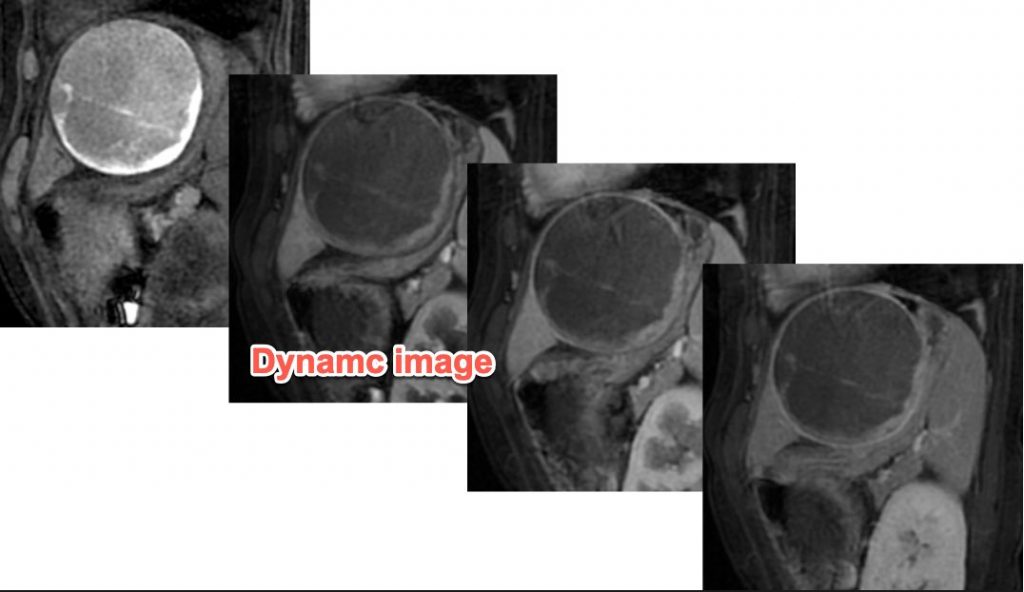
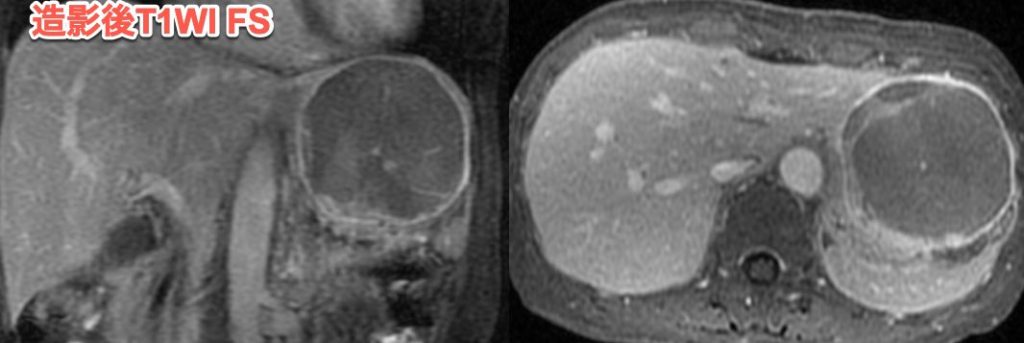
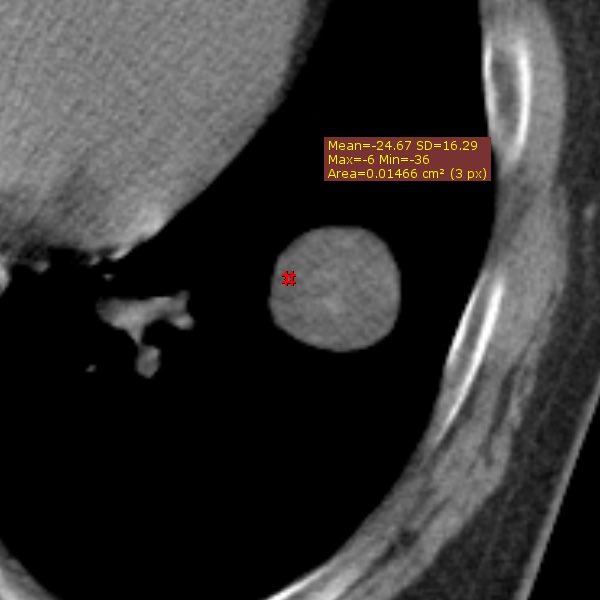
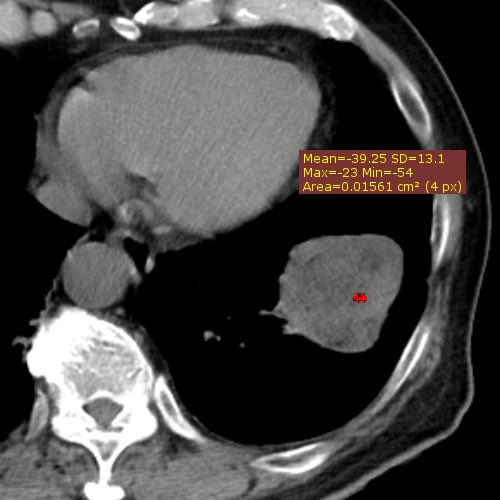
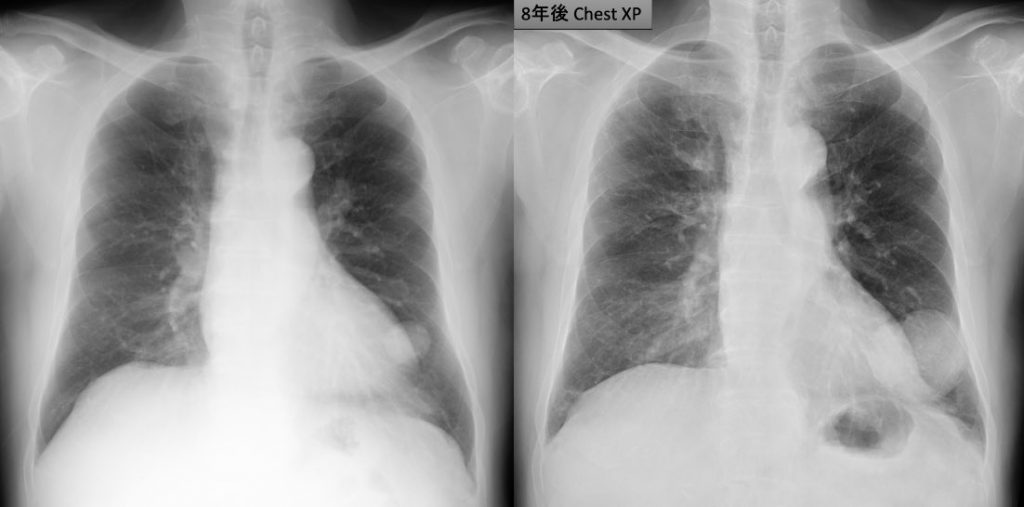
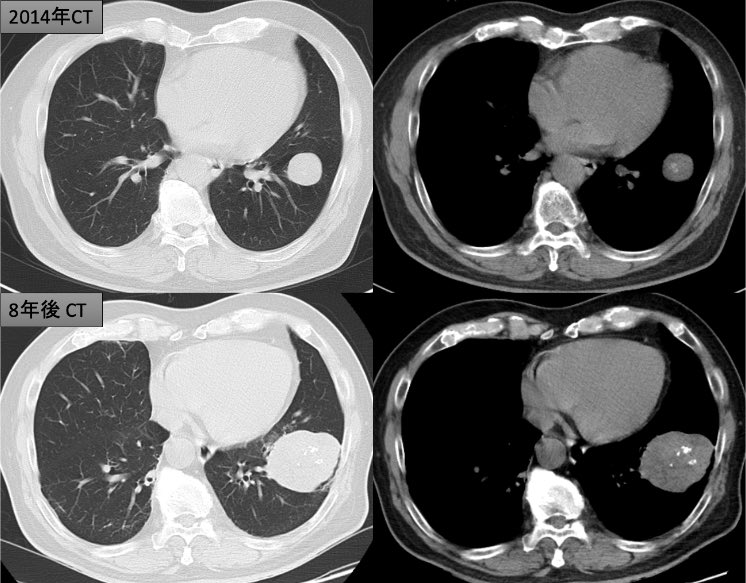
遠隔読影室より
イチロウです。
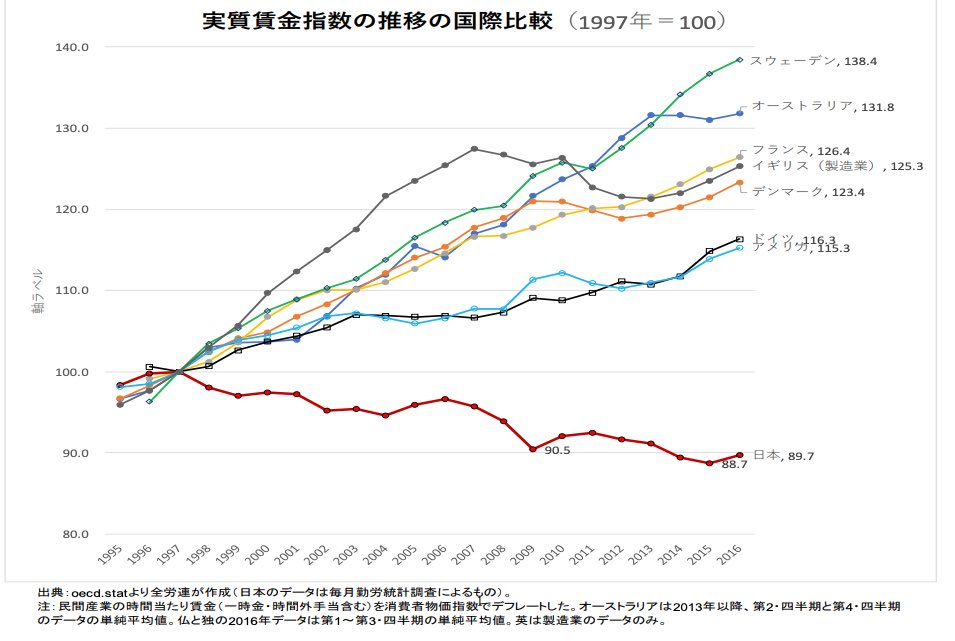
日本が衰退途上国であるというのは前回のブログの添付図で理解できたと思います。
それが当時の橋本政権時の1997年で3%を5%に消費税を上げた年だったことは非常に重要です。
これに伴って消費の落ち込みを生じ、あの世界的恐慌であるリーマンショックの時よりも
消費は落ち込みました。
さらには2012年の民主党野田政権の時に
消費税率を2014年に8%、2015年に10%に引き上げる法案を提出。
8月10日、参院本会議で可決成立されてしまいました。
(つまり現在の立憲の党首はとんでもない増税推進論者なのです)
2014年の安倍政権にて法案可決通り8%にあげ、2019年には10%に上げられました。
その節目節目で国内消費は落ち込み、日本経済は衰退の一途を辿っていきました。
これに伴いロスジェネ世代という言葉も発生しました。
現在41歳から55歳あたりの年代の方に相当します。
消費税は社会保障費のための財源と政府にたまわれて導入されました。
その当時の国民は私も含めて(社会保障)財源確保のためには、景気が悪くても
仕方ないと苦渋の決断を強いられました。
現在 消費税は物価高騰もあり、過去最高の税収を叩き出しているにもかかわらず
実際の社会保障費にはその3割程度しか回していません(それも実際にはほんとかどうか)。
誰も社会保障が充実した実感はおそらくないでしょう。
実際医療費の国民負担は増加していますし、年金もずーっと減少です。
実は、安倍政権の時に安倍さんは 消費税の本当の使い道を突っ込まれて苦し紛れに
それは実は借金返しに8割使っていましたと国会で仕方なかったかのような
嘘の答弁をしています。
何度も言いますが、国の借金と言っているのは実際には
財政出動(円を刷ったこと=国債発行)した単なる足跡にすぎず、
全く返す必要のないお金なのですが、よくもまあしゃあしゃあと借金返しのため
仕方がなかったと国民に嘘をついたのです。
よく勉強もせずに 騙されていた自分も悪いですが
3月に読んだ 財政破綻論の嘘 の本に端を発し、今では真実を知ることができました。
私が医者になった頃の1987年頃は景気は非常に良かったです。バブルでもありません。
日本人の一人当たりGDP は21000ドルで、米国の20001 ドルより上でした。
景気が良く金利も郵便貯金で7-8%もありました。
そんな時代をもう一度見てみたいなあ。と思いますが、、、
しかし、どの党も自分が国会議員になることが目的で 党の利益だけのため、
米国、財務省の言われるまま政治をやっており、
この20何年間、私はこっちがまだマシ だろう的な感じで投票してきました。
ろくな政治家がいなかったからです。
ところがある日、私のパソコンにあるユーチューブ動画が舞い込んできました。
********************************************************
メルマガ読者の先生はこちらから
それは 山本太郎 という政治家が街頭宣伝(よくある街での演説)する 動画です。
私は、街頭宣伝って選挙前だけ、票欲しさにやるものだと思っていたのですが
彼はどんな時でも 国会議員に落選した後でも 国会議員で国会が開かれていても
全国各地を回って結党以来 変わることなく街頭宣伝をしてきたようです。
私はそれまでは よくある ただのタレント議員と誤認していましたから
動画を見て 衝撃でした。
その後、国会内で、山本太郎議員が 能登半島災害時への救助費を回すように熱く熱く
総理にお願いしているのをみて 本当に胸が打たれた次第です。
その後も彼の数々の街頭宣伝動画を見てきました。
政治に全く興味なく、どうせ統一教会、創価学会、経団連、連合などの 大きな団体の
利益のため、票のため、裏金のため、自分が議員でいるためだけに 政治家とは存在するもの
だと思っていた自分の頭をハンマーで殴られた思いでした。
それまでは街頭宣伝(以下街宣)は 俺を信じてくれ、俺についてきてくれ、俺の党は素晴らしい
などと根拠なく、具体策もなく、叫ぶものだと思っていた自分は180度転換を迫られました。
なぜなら、街宣中、通りすがりで茶々を入れてきた人にもマイクを渡して 質問させて
それに対しても誠実に回答していくからです。やらせではありません。
しかも、スライド枚数合計6万枚にも渡る証拠(出典は全て信頼できるもの)を
適宜 回答時に出して解説していき、
想像や 感覚だけで茶々を入れてくる数々のアンチ の人にも回答していくのです。
私は宗教も政治集団にも加担したことはありませんし、人に政党を勧めたことも
60年以上生きてきてありませんでしたが、
自公維新立憲 に投票しないのは当然のことですが
この党に入れるべき と勧められる政党に出会いました。
本当に国民に目が向いているのは山本太郎率いる れいわ新選組です。
最近 非常に伸びてきた国民民主党は 前回述べましたが、財務省出身の玉木さんですから
財源論から語りたくて、結局 老人からお金をとって、若者に回すという 分断を煽って
票を取るというテクニックを使っていて、国民全体には特に我々には恩恵はありません。
また、最近突如台頭してきた参政党は なにしろ 内紛が多すぎて
立ち上げ時の5レンジャーと言われる人たちのうち4人は解任されて、
残った一人である現党首の(党規則を勝手に変えての)独裁がまかり通っているので
参加していった若者は純粋なのかもしれませんが、党首神谷さんが変わらない限り
やばい方向にいきそうなことがここ2ー3週間で確認できました。
一つの公約を挙げると 介護についてのコメントでした。
それは 介護費用を減らすためにその現場を自宅に移動する方向に行く つまり自分でみろです。
え? と思ってしまいました。さらに介護ロボットの導入 らしいのです。
そんな荒唐無稽な政策あるのでしょうか? それ以外にも色々賛成できかねました。
日本保守党については勉強する気もなく、コメントは控えます。
とはいえ、私の意見を押し付けるわけにはいきません。
ただ、日本が衰退途上をこのまま続けていくか、行かないかは
選挙で一票投じるか 否かで決まることには間違いありません。
今が、その臨界点にきているようです。山本太郎の街宣一度だけでも見てみてください。
なぜなら自公与党が衆議院で過半数割れし、今回の参院選でも参議院過半数割れ
を生じると 今まで与党が踏み躙ってきた国民に手厚い政策を
飲まざるを得なくなる可能性があるからです。
一つの懸念は、立憲や維新が大連立を模索して、
自分たちの立場を守ることに終始し、さらに今後の10年間も国が衰退しづつけるかもしれない。
ということだけです。
いずれにしてもこれらの政党に任せるのは国を破壊しかねないことは確かです。
以上 今まで政治に目を向けていなかった(もちろんテレビにも洗脳されていましたが)
自分のせいでこの国は壊れていった可能性もあります。大変申し訳ありません。
反省しています。来月20日は投票頑張ります。
今日は政治的話で大変申し訳ありません。
でも、国民が政治を語らなければ語らないほど、選挙日に家で寝ていてくれるほど
権力者の思い通りの国が出来上がってしまいます。この25年が証明しています。
さて、2008年から17年間会社を回してきました。最初は医者がネットで本当に知識を
えて本当の実力をつけて、患者さんに貢献したいというビジョンで始めましたが
結局その夢は叶いませんでした。
でも、少なくとも私のメルマガに登録していただいた先生には微力ながらも
役に立てたと思っています。
まだ、来年3月までは提供できていなかったコンテンツの締め切りがありますが
とりあえず本日で販売は終了となります。
これまでメディカルダイレクト出版とイチロウの読者でいてくださってありがとうございました。
ここに御礼申し上げます。
さて、本日9;00くらいまでの販売で終了とする予定です。
これまでありがとうございました。