2017年5月メルマガ
週二回ほどの頻度で
コンサルテーションにくる
美人内科医がやってきました。
既婚のくせに
毎日飲み歩いているとのこと
不良主婦?
と思いきや
旦那が全く家に帰らないとのこと。
(仕事??らしい)
なので暇?
あ、そんな話はどうでもいいんですが
その彼女の
コンサルテーションは
最近受け持った患者様で
LK髄膜転移の患者様
その患者様に
放射線治療を行なったとのこと
終了してから1ヶ月ほど経過していますが
ふらつきなどの症状が出ているとかで
MRIをとったようです。
ある先生から患者様を引き継いだのが
最近のことで、何がなんだかわからないという
とりあえず
転移の増悪がないかを知るために
頭部MRIを施行したので見て欲しいとのこと
頭部には髄膜播種に対する
全脳照射が施行されていました(照射終了後)。
造影後のMRIを見て
病状の悪化がないことを告げると
安心していましたが
症状とは乖離する・・・
困った ということで
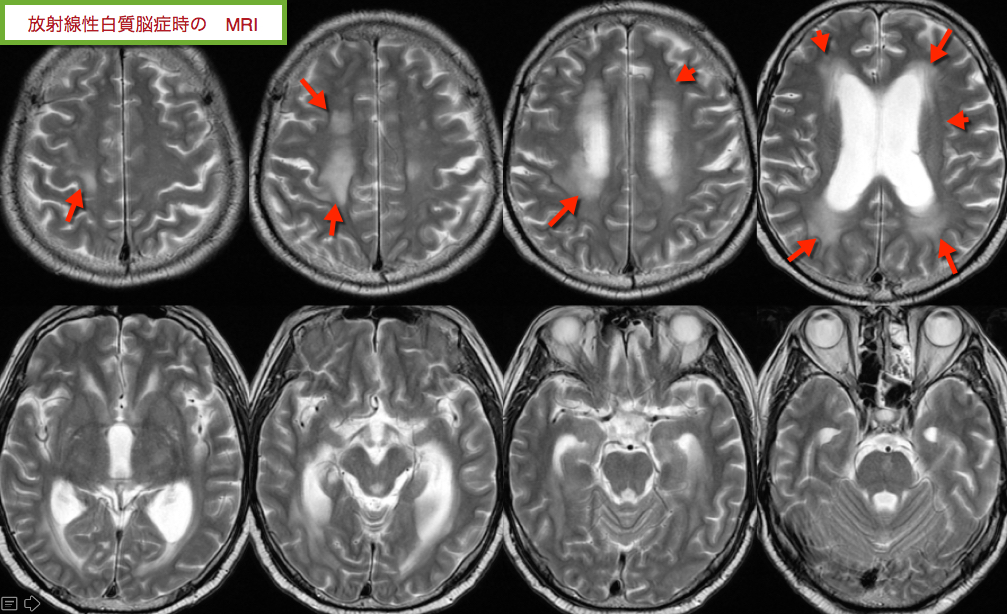
念の為に T2WI をみてみると・・・
なんと とんでもないことに
これは転移検索だからといって
T1WI + Gd だけ見ていたらいけない
教訓でもあります。
おそらく放射線科医が通常に読影する状況なら
ないでしょうけれど
コンサルテーション時や急いでいると
臨床医の要求に呼応するだけを
やってしまう可能性も・・・
読影結果で
全く治療が異なる可能性がありますから。
さて、流れからは想像は付くとは思いますが
症例は 全脳照射後の
放射線性白質脳症
を発症していました。
画像診断 2014 No9 Vol34 p1019
によれば
全脳照射後に生じることが多く
照射後
3週から3箇月後に出現する事が多い と言われ
(本症例は30G照射後4週間)
無症候性のこともありますが
高度な場合は認知障害を発症します。
(本症例は頭痛、嘔吐、意識混濁)
小から中サイズの血管障害がおこり
傍突起細胞および幹細胞、前駆細胞の神経毒性が、
白質脳症の原因
のようです。
組織学的には
ミエリンの蒼白化、脱髄、グリオーシス
と様々な所見があり
血管内皮障害、毛細血管の透過性亢進による
血管原性浮腫も加わる ようです。
これらによる 水分の増加が画像に反映されるので
今回のようにT2WI で結構な高信号を呈したようです。
画像診断上
CTでは 大脳白質が低吸収域 となること
MRIではT2WI、FLAIR で淡い高信号
側脳室周囲に多く、
融合して皮質下まで及ぶ場合もあるが
Uファイバーは通常保たれる そうです。
え? Uファイバーが保たれる
それってどんな意味が・・・
ちょっと横道ですが、
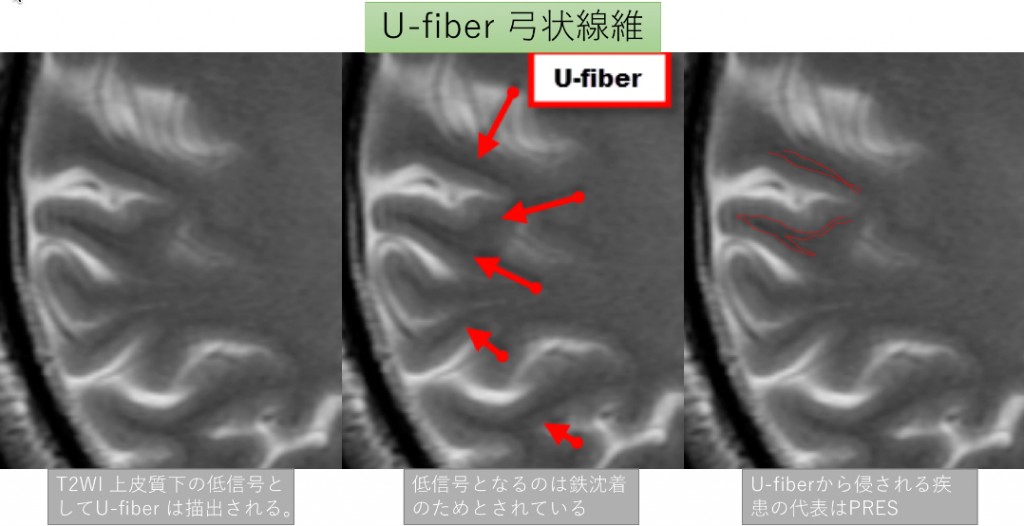
Uファイバーのおさらい
*Uファイバー(頭部画像解剖 徹頭徹尾p15より)
大脳白質は皮質の神経細胞から連続する神経線維からなりますが
白質の線維のうち、隣り合う脳回同士をつなぐものを言います。
皮質の直下を走行し、断面ではUの字になるのでU-fiber と呼ばれます。
(日本語では弓状線維)。この部位は動脈支配が皮質側つまり脳表側からくる
ものと、深部つまり白質側からくる動脈の二重支配となります。
この部位は多くの疾患の初期には障害されにくく、この部位が
保たれていることは疾患を絞る根拠にはならない ようです。
ちなみにU-fiberは鉄を含むため、T2WIで低信号帯状構造となる
全脳照射後の
放射線性白質脳症
は他の疾患同様にU-fiber が保たれるというわけですが
この事実は特に鑑別診断に寄与しません。
とにかく図(ブログには添付)に示すような状況になるわけです。
今回の患者様の場合は
初診時にすでに多発脳転移があり
定位放射線を8か所のメタに施行されていて
その後、癌性髄膜炎となったため
さらに全脳照射を追加 となったわけです。
ここで文献を見てみると
Trifiletti DM, et al.
Leukoencephalopathy after stereotactic radiosurgery for brain metastases.
Int J Radiat Oncol Bio Phys. 2015 Nov 15;93(4): 870-8
この論文では定位放射線治療に加えて全脳照射することは放射線性白質脳症の発症を定位放射線治療単独より高める というものです。
また、放射線性白質脳症の発症の3つの要因として
全脳照射、
より高い定位放射線治療積算線量、
転移の総個数をあげています。
本症例も最初に定位放射線治療をやったのち
癌性髄膜炎発症により
全脳照射を余儀無くされ
結果として白質脳症の発症となったわけです。
しかし、症状(頭痛、悪心)もあって
照射せざるおえない状況だったため
致し方なかったとも言えます。
現在、患者様は脳浮腫改善治療により
症状の改善を見ています。
本日は
放射線性白質脳症のお話でした。
まとめ、
放射線治療後特に全脳照射後の脳MRIは
転移の再発ばかりに目を奪われずに
T2WIの比較などで 放射線性白質脳症の存在も見るべき
放射線性白質脳症の発症は
もちろん全脳照射後の脳に起こりやすいわけですが
定位放射線のみであっても積算線量が多い場合
転移の総個数が多い場合も発生頻度は高まります。
また、定位放射線に全脳照射を加える場合
定位放射線単独の場合よりも当然白質脳症の発症は増えます
画像診断上
CTでは 大脳白質が低吸収域 となること
MRIではT2WI、FLAIR で淡い高信号
側脳室周囲に多く、
融合して皮質下まで及ぶ場合もあるが
Uファイバーは通常保たれる でした。
以上 イチロウでした。
PS. 再び 参加を逃した先生にお知らせです。
今回の事例に全く無関係とは言えない
(今回はLK➡脳転移➡髄膜転移➡白質脳症)
胸部CTセミナー を今月中にまた、開催します。